Avacopán en granulomatosis con poliangeítis y poliangeítis microscópica
 Nº473
Nº473
Resumen
Avacopán es un nuevo antagonista selectivo del receptor C5aR del sistema del complemento que actúa inhibiendo de forma competitiva su interacción con el factor C5a. La patogénesis tanto de la granulomatosis con poliangeítis como de la poliangeítis microscópica está relacionada con la inducción de la agregación y adhesión de neutrófilos en el endotelio debido a la presencia de anticuerpos anticitoplasma de neutrófilos (ANCA), que a su vez induce la activación de la vía alternativa del complemento, provocando vasculitis. Por su capacidad para bloquear la activación del complemento, avacopán ha sido autorizado en un medicamento designado como huérfano para el tratamiento, en combinación con una pauta de rituximab o ciclofosfamida, de pacientes adultos con granulomatosis con poliangeítis (GPA) o poliangeítis microscópica (PAM) graves y activas.
Su eficacia se examinó en un estudio pivotal de fase 3, aleatorizado, doble ciego y con control activo en pacientes con GPA o PAM en tratamiento concomitante con rituximab o ciclofosfamida/azatioprina. El objetivo principal de eficacia fue analizar la inducción de la remisión hasta la semana 26 y de mantenimiento de la remisión hasta la semana 52.
Avacopán demostró no inferioridad respecto a prednisona (grupo comparador) en ambas variables, si bien la proporción de pacientes que alcanzó la remisión hasta la semana 26 fue similar en ambos grupos, ligeramente más elevada con avacopán (72 % vs. 70 %) y no se pudo evidenciar la superioridad de avacopán en esta variable. En cambio, avacopán sí fue superior respecto a la variable de mantenimiento de la remisión hasta la semana 52 (66 % vs. 55 %; p= 0,0066). Los resultados de las variables secundarias respaldan una reducción de la toxicidad asociada a glucocorticoides, una mejora en la calidad de vida relacionada con la salud y una mejora de la función renal con avacopán.
Con respecto a su seguridad, la proporción de pacientes que sufrieron eventos adversos en el estudio pivotal fue similar en ambos grupos (98-99 %), y también fue similar en cuanto a eventos graves (42-45 %). Los eventos adversos más frecuentes fueron las infecciones e infestaciones, notificadas en mayor proporción en el grupo comparador (76 % vs. 68 %), seguidos de los trastornos gastrointestinales, más frecuentes con avacopán (61 % vs. 51 %). Los eventos más frecuentes con avacopán fueron náuseas, vómitos, cefalea y sarpullido.
Estamos ante el primer antagonista selectivo del receptor C5aR autorizado en España, cuya administración por vía oral en fase de inducción junto con ciclofosfamida o rituximab ha mostrado no inferioridad respecto al uso de glucocorticoides, y superioridad en el mantenimiento de la remisión. Sin embargo, los participantes en el estudio pivotal recibieron concomitantemente prednisona según necesidad durante la fase de mantenimiento en dosis similares en ambos grupos, por lo que el efecto de avacopán respecto al mantenimiento de la remisión solo podría considerarse parcial y su beneficio se limitaría a una reducción potencial del uso de glucocorticoides, que conllevaría una reducción de la toxicidad asociada a la corticoterapia prolongada. Pese a que se asocia con una alta frecuencia de eventos adversos, estos pueden considerarse en buena medida relacionados con el tratamiento concomitante y la enfermedad de base.
Por tanto, la evidencia disponible no permite afirmar que avacopán vaya a suponer un cambio disruptivo en su indicación, aunque la reducción de la dosis de glucocorticoides en fase de mantenimiento podría suponer una mejora en el perfil de toxicidad del abordaje de la GPA y la PAM.
Aspectos fisiopatológicos
La granulomatosis con poliangeítis (en adelante, GPA) o granulomatosis de Wegener y la poliangeítis microscópica (en adelante, PAM) son los dos tipos más frecuentes de vasculitis asociadas a la presencia de anticuerpos antineutrófilos citoplasmáticos, si bien en este grupo se incluyen también la vasculitis renal y la granulomatosis eosinofílica con poliangeítis (o síndrome de Churg-Strauss). Tanto la GPA como la PAM son enfermedades raras. Se ha observado una tendencia al incremento de su incidencia, aunque ésta no se conoce con precisión. Las estimaciones sitúan la prevalencia entre 1,3-160 y 1,6-94 casos por millón de habitantes para la GPA y la PAM, respectivamente (AEMPS, 2024a). Aunque estas enfermedades se pueden presentar a cualquier edad, el inicio se produce con mayor frecuencia alrededor de la quinta o la sexta década de la vida.
El mecanismo patogénico tanto de la GPA como de la PAM está fundamentalmente relacionado con la formación de complejos inmunitarios que se depositan en las paredes de los vasos sanguíneos, especialmente en aquellos de pequeño calibre. Este depósito estimula la activación del sistema del complemento y la quimiotaxis de neutrófilos por acción del factor C5a. Los neutrófilos se infiltran en la pared del vaso sanguíneo, fagocitan los complejos inmunitarios y liberan enzimas como la mieloperoxidasa (MPO) o la proteinasa 3 (PR3). Estas enzimas actúan como antígenos para unos autoanticuerpos denominados anticuerpos contra el citoplasma de neutrófilos (ANCA, por sus siglas en inglés). La PR3 y la MPO se encuentran en el interior de los gránulos azurófilos y de los lisosomas de los neutrófilos en reposo, pero son liberados hacia la membrana celular ante el estímulo que producen citocinas que participan en la reacción inflamatoria desencadenada en el vaso sanguíneo, como el factor de necrosis tumoral alfa (TNF-α) o la interleucina 1 (IL-1).
Esto provoca la degranulación de los neutrófilos y la generación de especies reactivas de oxígeno que contribuyen al daño tisular. En la GPA, los anticuerpos predominantes son los dirigidos frente a la PR3, mientras que en la PAM predominan los dirigidos contra la MPO. En el caso de la GPA, el daño tisular y el estrechamiento de los vasos sanguíneos se produce además por la formación de granulomas, consistentes en células gigantes multinucleadas rodeadas de otras células inmunitarias, como células plasmáticas, dendríticas o linfocitos (Csernok et al., 2013).
El factor o factores desencadenantes de esta reacción inmunitaria no se conoce con exactitud, aunque se han propuesto distintas hipótesis, tales como (de Lind van Wijngaarden et al., 2008): a) la exposición al sílice (SiO2 o dióxido de silicio), debido a que se ha observado una mayor prevalencia de vasculitis asociadas a ANCA en trabajadores expuestos al sílice (como ocurre en la industria maderera o textil); b) la posible asociación de estas entidades clínicas con la infección por S. aureus, que podría producir toxinas estimulantes de linfocitos B productores de ANCA, una hipótesis que se vería apoyada por las diferencias regionales y estacionales en la incidencia de GPA y PAM; c) tampoco se excluye la posibilidad de que existan factores genéticos predisponentes o su asociación con la exposición a algunos medicamentos, como la hidralazina, la minociclina o el tiamazol.
El debut clínico de ambas enfermedades puede ocurrir con síntomas inespecíficos como malestar, pérdida de peso y dolores musculares y de las articulaciones. Pero la evolución de la enfermedad y el consiguiente daño tisular genera síntomas con amplia variación a nivel interindividual y que pueden afectar prácticamente a cualquier órgano (Figura 1). Entre los órganos más comúnmente afectados se encuentra el riñón: si bien la enfermedad no suele debutar con síntomas renales, la mayor parte de los pacientes que no recibe tratamiento desarrolla glomerulonefritis en cuestión de meses o en los primeros 2 años desde el debut de la enfermedad, la cual puede avanzar rápidamente y, sin tratamiento, asociarse con una elevada tasa de mortalidad.
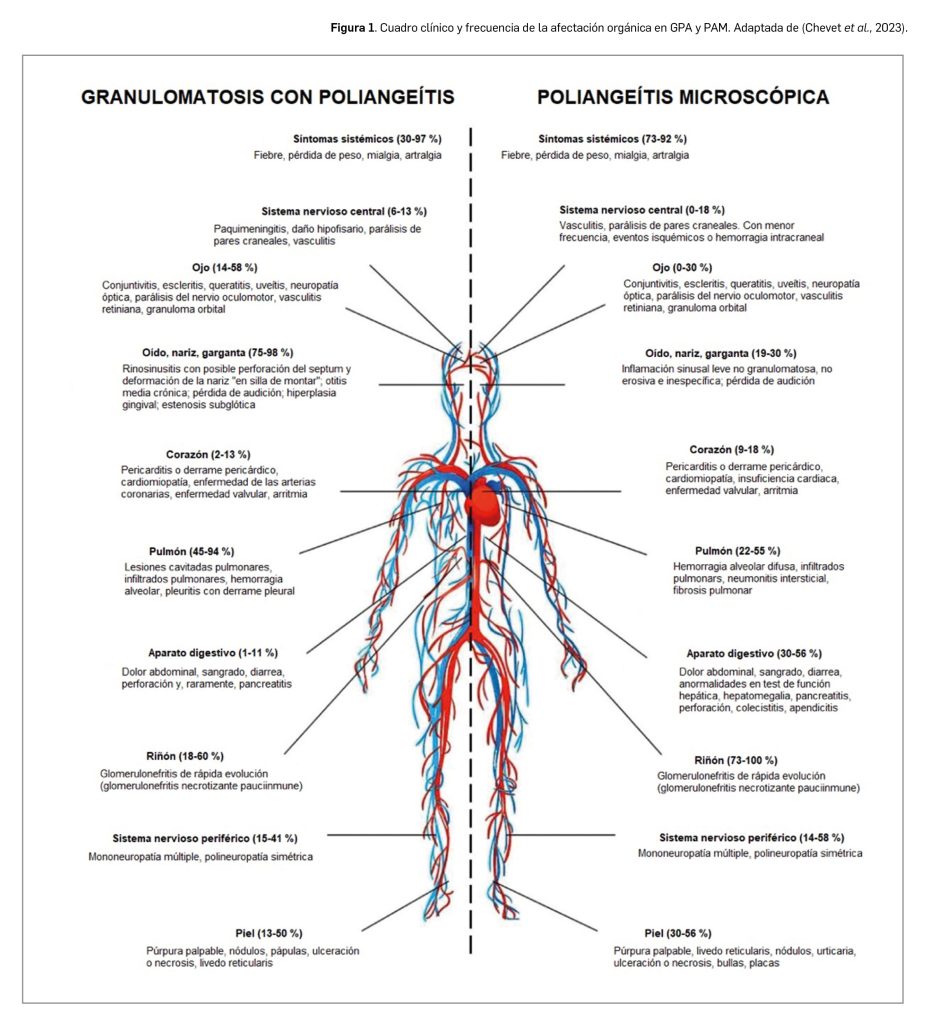
También es muy frecuente el compromiso a nivel del tracto respiratorio superior, que puede afectar al 90 % o más de los pacientes con GPA y, en menor medida, de PAM. El daño en estos tejidos se presenta con dolor, úlceras nasales y secreción nasal purulenta o sanguinolenta, pudiendo ocurrir también una perforación del tabique nasal. También se puede producir otitis y pérdida auditiva como consecuencia de la obstrucción de la trompa de Eustaquio.
En cualquier caso, según se ha indicado, estas enfermedades generan un daño vascular multinivel, siendo el daño pulmonar y bronquial también común, con tos, dificultad respiratoria, hemoptisis y dolor pleural. En los ojos se puede producir conjuntivitis, uveítis, úlceras corneales o vasculitis renal. En la piel, se pueden producir lesiones como púrpura o urticaria. Pueden, asimismo, desarrollarse manifestaciones neurológicas –como neuropatías o vasculitis cerebral–, gastrointestinales, cardiacas o hepáticas, entre otras.
La presencia de estos síntomas orientará el diagnóstico clínico y, junto con estudios de laboratorio, entre los que destaca la detección de ANCA por métodos de inmunofluorescencia o enzimoinmunoensayo, permitirá confirmar con elevada precisión la enfermedad. Sin embargo, a este respecto, se debe tener en cuenta que en una proporción no desdeñable de pacientes (de en torno al 10-20 %) no se detectan estos anticuerpos, por lo que un resultado negativo no excluye el diagnóstico de GPA o PAM. El diagnóstico definitivo se establece a partir de la biopsia de muestras de tejido afectado.
En ausencia de tratamiento, tanto la GPA como la PAM resultan letales para la mayoría de los pacientes en menos de 2 años. La introducción de glucocorticoides junto con ciclofosfamida o rituximab supuso un cambio de paradigma y se consideran actualmente el estándar de tratamiento.
Habitualmente, en el tratamiento de estas dos enfermedades se consideran dos fases: una de inducción de la remisión y otra de mantenimiento. Aunque el uso de ciclofosfamida en inducción se asoció con tasas de remisión muy elevadas, superiores al 80 %, su perfil de seguridad provoca que en muchos casos se prefiera el uso del anticuerpo monoclonal rituximab, dirigido frente al CD20 de los linfocitos B (Chung et al., 2021), aunque no se dispone de estudios clínicos que favorezcan el uso de uno de estos fármacos por encima del otro. Lo que sí está claro es el beneficio de su uso en combinación con glucocorticoides, frecuentemente prednisona, que en España cuenta con indicación específica en GPA y otras formas de vasculitis.
A pesar de la elevada tasa de éxito a la hora de conseguir la remisión inicial en la fase de inducción, tras 6 o más meses son comunes las recidivas, con una frecuencia variable en distintos estudios, pero que se estima en torno al 50-70 % de los pacientes. Aunque se consiga la remisión completa en inducción, las sucesivas recaídas usualmente producen un daño orgánico acumulativo que merma la calidad de vida de los pacientes.
Por ello, a la hora de establecer una estrategia para mantener la remisión se deben tener en cuenta varios factores, como la presencia de recaídas previas, las características de la enfermedad, las contraindicaciones farmacológicas o factores individuales de cada paciente. En general, durante la fase de mantenimiento se emplean inmunosupresores como azatioprina, metotrexato o micofenolato de mofetilo, a los que se añaden corticoides dependiendo de la respuesta del paciente. Debido a los problemas asociados con el empleo a largo plazo de ciclofosfamida –principalmente, el incremento del riesgo de neoplasias–, en la actualidad no se usa como terapia de mantenimiento, mientras que rituximab sí se emplea en esta fase.
Así pues, a pesar de que se puede llegar a alcanzar un buen control de la enfermedad con la citada estrategia terapéutica, las recidivas son comunes y los fármacos empleados se asocian en el largo plazo con importantes efectos adversos, por lo que todavía existe una laguna terapéutica que deberá cubrirse con fármacos eficaces en el control de la enfermedad y que cuenten con un adecuado perfil de seguridad.
Acción y mecanismo
Avacopán es un nuevo antagonista selectivo del receptor 5a del sistema del complemento (C5aR) que actúa impidiendo su activación al inhibir de forma competitiva su interacción con el factor C5a. Se asume que la patogénesis tanto de la GPA como de la PAM está relacionada con la inducción de la agregación y adhesión de neutrófilos en el endotelio debido a la presencia de anticuerpos anticitoplasma de neutrófilos, que a su vez induce la activación de la vía alternativa del complemento, provocando vasculitis. Por su capacidad para bloquear la activación del complemento, avacopán ha sido autorizado en un medicamento designado como huérfano en el tratamiento por vía oral, en combinación con una pauta de rituximab o ciclofosfamida, de pacientes adultos con granulomatosis con poliangeítis (GPA) o poliangeítis microscópica (PAM) graves y activas.
La capacidad de avacopán para antagonizar los estímulos del factor C5a sobre los neutrófilos se evaluó in vitro con muestras de sangre completa, en las que se objetivó un IC50 de 1,7 nM; el IC90 se mantuvo dentro del rango nanomolar, con una concentración de 15,4 nM (EMA, 2023).
Aspectos moleculares
Avacopán es, de acuerdo a su estructura química (Figura 2), el (2R,3S)-2-[4-(ciclopentilamino)fenil]-1-(2-fluoro-6-metilbenzoil)-N-[4-metil-3(trifluorometil)fenil]piperidin-3-carboxamida, y se corresponde con la fórmula molecular C33H35F4N3O2 y un peso molecular de 581,64 g/mol.
La sustancia en estado puro se presenta como un sólido no higroscópico blanco o amarillo pálido, prácticamente insoluble en agua, con independencia del pH. La molécula exhibe estereoisomería debido a la presencia de dos centros quirales.
Se ha postulado que la unión de avacopán al receptor C5aR se produce mediante interacciones hidrofóbicas y aromáticas con los residuos F135, I220 y F224 del receptor y mediante interacciones de tipo polar con el residuo T217 mediante una molécula de agua (Liu et al., 2018).

Eficacia y seguridad clínicas
La eficacia y la seguridad clínicas de avacopán en su pauta (30 mg/12 h) e indicación aprobadas han sido examinadas en un estudio pivotal de fase 3, multicéntrico, aleatorizado, doble ciego y con control activo (prednisona) en el que participaron pacientes con vasculitis asociada a la presencia de ANCA, en tratamiento concomitante con rituximab o ciclofosfamida/azatioprina1.
En el estudio pivotal se analizaron dos variables principales de eficacia: i) la capacidad del tratamiento diario con avacopán para inducir la remisión de la enfermedad tras 26 semanas, definida como una puntuación de 0 en la escala BVAS2 en ese momento, la independencia de glucocorticoides en las 4 semanas previas a la semana 26 y una puntuación de 0 en la escala BVAS en las 4 semanas previas a la 26 (en caso de que se haya recogido este dato en una visita no programada); y ii) la capacidad del fármaco para inducir una remisión sostenida hasta la semana 52, definida como: remisión de la enfermedad en la semana 26, ausencia de recaída entre las semanas 26 y 52 y remisión en la semana 52 (BVAS = 0 e independencia de glucocorticoides en las 4 semanas previas). Entre las variables secundarias se evaluaron la toxicidad inducida por glucocorticoides3 durante las primeras 26 semanas y el cambio desde el inicio en la calidad de vida relacionada con la salud hasta la semana 524. Nótese que el diseño del estudio contemplaba un proceso de retirada gradual de glucocorticoides durante las 20 primeras semanas, debiendo cesar por completo su administración posteriormente.
En dos grupos paralelos, se aleatorizaron 331 pacientes para recibir, en proporción 1:1, avacopán junto con un placebo similar a prednisona o prednisona junto con un placebo de avacopán. Por lo general, las características sociodemográficas y basales de la enfermedad estuvieron adecuadamente equilibradas entre los brazos del estudio, con una edad media de 61 años y ligera mayoría de varones (56 %). El 70 % de los participantes presentaba enfermedad de nuevo diagnóstico, siendo ligeramente más frecuente el diagnóstico de GPA (55 %) que el de PAM (45 %). La puntuación BVAS media basal fue de 16 puntos y la tasa media de filtración glomerular estimada (TFGe) rondó los 51 ml/min/1,73 m2.
De acuerdo a los resultados publicados (Jayne et al., 2021), avacopán demostró no inferioridad respecto al grupo comparador en ambas variables principales. Hasta la semana 26, logró la remisión una proporción ligeramente superior de pacientes en el brazo de avacopán (72,3 % vs. 70,1 %; IC95 % -6,0 a 12,8; p para no inferioridad < 0,0001); sin embargo, no se alcanzó el límite para demostrar superioridad (p= 0,2387). Respecto a la variable de remisión sostenida hasta la semana 52, la administración de avacopán arrojó un resultado de superioridad frente al grupo comparador, con mayor proporción de pacientes en remisión (65,7 % vs. 54,9 %; IC95 % 2,6-22,3; p para no inferioridad < 0,0001; p para superioridad= 0,0066).
Por subgrupos, se observa una mayor eficacia del nuevo fármaco en los pacientes que recibieron rituximab como tratamiento estándar, especialmente en la fase de mantenimiento. Hasta la semana 52 (1 año de tratamiento), la proporción de pacientes en remisión entre quienes recibieron rituximab fue del 71,0 % con avacopán y del 56,1 % con prednisona (diferencia de 14,9 puntos porcentuales), mientras que entre quienes recibieron ciclofosfamida/azatioprina fue del 55,9 % con avacopán y del 52,6 % con prednisona (diferencia de 3,3 puntos).
Entre las variables secundarias de eficacia, se observó que, hasta la semana 26, los pacientes que recibieron avacopán mostraron una menor toxicidad asociada a glucocorticoides, con una diferencia en GTI-CWS de -16,9 puntos respecto al grupo comparador (p= 0,0002) y una diferencia en GTI-AIS de -12,2 puntos (p= 0,008). Adicionalmente, el cambio en la puntuación desde la situación basal hasta la semana 52 en los cuestionarios de calidad de vida objetivó una diferencia de +5,9 puntos en el grupo de avacopán respecto al comparador en la escala EVA (IC95 % 2,3-9,6; p= 0,002) y de +2,35 puntos en el componente físico de SF-36 (IC95 % 0,4-4,3; p= 0,018), mientras que la diferencia en el componente mental de este último cuestionario no fue significativa. Entre los pacientes con afectación renal, la mejora hasta la semana 52 respecto a la línea de base en la puntuación en la escala BVAS fue significativamente mayor en el grupo de avacopán, con una diferencia de 3,2 ml/min/1,73 m2 (p= 0,029).
Se dispone asimismo de los datos de un estudio de soporte (Jayne et al., 2017) de fase 2, aleatorizado, doble ciego y controlado con placebo en el que se evaluó la eficacia y seguridad de avacopán en pacientes con vasculitis asociada a ANCA en combinación con el tratamiento estándar (ciclofosfamida o rituximab). Se aleatorizó a los participantes (n= 67) para recibir a) 30 mg de avacopán cada 12 h junto con prednisona 20 mg/día, b) avacopán 30 mg/12 h más placebo similar a prednisona o c) prednisona 60 mg/día. La variable principal de eficacia fue la proporción de pacientes con respuesta (reducción del BVAS ≥ 50 % hasta la semana 12 y no empeoramiento de la puntuación en ningún órgano). El grupo tratado con avacopán y prednisona obtuvo la mayor proporción de respuesta (86,4 %), seguido del grupo de avacopán sin prednisona (81,0 %), frente al 70,0 % de prednisona sola en dosis altas.
Por otro lado, la caracterización del perfil de seguridad de avacopán se basó principalmente en los resultados del estudio pivotal, en el que 166 pacientes estuvieron expuestos al nuevo fármaco y 129 de ellos completaron el protocolo de 1 año de tratamiento. La práctica totalidad (98,8 %) de los pacientes tratados con el nuevo fármaco reportó algún evento adverso, totalizando 1779 eventos (frente al 98,2 % y un total de 2139 eventos en el grupo comparador). La incidencia de eventos graves fue similar entre brazos, aunque ligeramente inferior con avacopán (42,2 % vs. 45,1 %), como también lo fue la tasa de discontinuación por motivos de seguridad (16,3 % en el grupo de avacopán vs. 17,1 % en el grupo comparador). Se reportaron 2 muertes en el grupo de avacopán (1,2 %) –una por GPA y otra por neumonía, que no se consideraron relacionadas con el tratamiento– y cuatro (2,4 %) en el grupo comparador.
Los eventos adversos más frecuentes fueron las infecciones e infestaciones, notificadas en mayor proporción en el grupo comparador (75,6 % vs. 68,1 %), seguidos de los trastornos gastrointestinales, más frecuentes en este caso con avacopán (60,8 % vs. 50,6 %). El evento adverso más frecuente en el grupo de avacopán fueron las náuseas. Aparte de este, los eventos con una incidencia de ≥ 5 % y al menos 2 puntos superior en el grupo de avacopán fueron: dolor de cabeza, vómitos y sarpullido. También fueron más frecuentes con el nuevo fármaco los eventos hepáticos (13,3 % vs. 11,6 %), que llevaron a la interrupción del tratamiento en 6 pacientes, si bien todos se resolvieron. En relación con los eventos cardiacos, se produjeron 4 casos de insuficiencia cardiaca –uno grave– entre los pacientes que recibieron avacopán vs. 0 en el grupo comparador.
Aspectos innovadores
Avacopán es un nuevo antagonista selectivo del receptor C5aR del sistema del complemento que actúa impidiendo su activación al inhibir de forma competitiva su interacción con el factor C5a. La patogénesis tanto de la GPA como de la PAM está relacionada con la inducción de la agregación y adhesión de neutrófilos en el endotelio debido a la presencia de anticuerpos anticitoplasma de neutrófilos, que a su vez induce la activación de la vía alternativa del complemento, provocando vasculitis. Por su capacidad para bloquear la activación del complemento, avacopán ha sido autorizado en un medicamento designado como huérfano en el tratamiento por vía oral, en combinación con una pauta de rituximab o ciclofosfamida, de pacientes adultos con granulomatosis con poliangeítis (GPA) o poliangeítis microscópica (PAM) graves y activas.
La eficacia de avacopán se examinó en un estudio pivotal de fase 3, aleatorizado, doble ciego, con control activo en pacientes con GPA o PAM y terapia concomitante con rituximab o ciclofosfamida/azatioprina.
Avacopán demostró no inferioridad respecto al grupo comparador la variable coprimaria de eficacia, si bien la proporción de pacientes que alcanzó la remisión hasta la semana 26 fue similar en ambos grupos, ligeramente más elevada con avacopán (72 % vs. 70 %) y no se pudo evidenciar su superioridad (p para no inferioridad < 0,0001; p para superioridad: 0,2387) en esta variable. En cambio, sí fue superior respecto a la variable de mantenimiento de la remisión hasta la semana 52 (66 % vs. 55 % en el grupo control; p= 0,0066).
Un estudio de soporte de fase 2 y 12 semanas de duración, aunque con diferente variable principal (reducción en BVAS ≥ 50 % y no empeoramiento de la puntuación en ningún órgano), confirmó que avacopán junto con prednisona (en dosis media de 20 mg) obtuvo la mayor proporción de respuesta (86 %) frente a la monoterapia con avacopán (81 %) o con prednisona en dosis alta de 60 mg (70 %). Tales resultados de avacopán se ven por lo general respaldados por las variables secundarias del estudio pivotal y son indicativos de una reducción de la toxicidad asociada a glucocorticoides (su uso permitió emplear dosis más bajas de prednisona), una mejora en la calidad de vida relacionada con la salud y una mejora de la función renal.
La evidencia disponible respecto a datos de eficacia, no obstante, presenta limitaciones que menoscaban la su calidad. En primer lugar, en cuanto a la inducción de la remisión, se debe tener en cuenta que el tratamiento con avacopán se mantuvo durante todo el periodo, mientras que tanto rituximab como ciclofosfamida5 y prednisona fueron discontinuados en las semanas 4, 13 y 20, respectivamente, por lo que no se puede concluir qué fármacos del régimen de tratamiento son responsables de la respuesta observada (EMA, 2023).
En este sentido, los resultados desagregados por subgrupos indican una mayor eficacia entre los pacientes que recibieron rituximab que entre los que recibieron ciclofosfamida/azatioprina y esta diferencia es la principal responsable del resultado de superioridad hasta la semana 52. Además, aunque se estableció un plan de desescalada de glucocorticoides hasta la semana 20, estos pudieron usarse durante las semanas 26-52 según necesidades de cada paciente y, de hecho, durante estas semanas la dosis media de prednisona fue similar en el grupo de avacopán y en el comparador (AEMPS, 2024a), por lo que la eficacia observada en la fase de mantenimiento no sería imputable exclusivamente a avacopán junto con azatioprina o rituximab (terapia estándar), sino a avacopán junto con la terapia estándar y dosis medias de glucocorticoides.
En términos de seguridad, la proporción de pacientes que sufrieron eventos adversos en el estudio pivotal fue similar en ambos grupos (98-99 %), también en lo referente a eventos graves (42-45 %) y a la tasa discontinuación por eventos adversos (16-17 %). Los eventos adversos más frecuentes son las infecciones e infestaciones, notificadas en mayor proporción en el grupo comparador (76 % vs. 68 %), seguidos de los trastornos gastrointestinales, más frecuentes en este caso con avacopán (61 % vs. 51 %); destaca frente al resto la incidencia (> 5%) de náuseas, dolor de cabeza, vómitos y sarpullido.
Finalmente, el Plan de Gestión de Riesgos del EPAR ha considerado como riesgos importantes el daño hepático y la toxicidad cardiaca. Tampoco hay que olvidar que, con fármacos que modulan la respuesta inmunitaria como avacopán, existe el riesgo potencial de malignización, el cual es difícilmente evaluable con los datos disponibles de 1 año de seguimiento y deberá investigarse en la fase poscomercialización.
Para contextualizar su posicionamiento en el arsenal terapéutico, conviene citar que algunos organismos internacionales se han pronunciado al respecto: el NICE británico recomienda el uso de avacopán en la indicación autorizada; las agencias alemanas y francesas estiman un beneficio clínico menor para avacopán, y de acuerdo a la neerlandesa Zurginstituut Nederland, el nuevo fármaco supone un valor añadido frente a los glucocorticoides (AEMPS, 2024a).
En resumen, avacopán es el primer antagonista selectivo del receptor C5aR autorizado en España. Su administración diaria por vía oral en fase de inducción junto con ciclofosfamida o rituximab ha mostrado no inferioridad respecto al uso de glucocorticoides, y superioridad en el mantenimiento de la remisión. Sin embargo, los participantes en el estudio pivotal recibieron asimismo prednisona según necesidad durante la fase de mantenimiento en dosis similares en ambos grupos, por lo que el efecto de avacopán respecto a esta variable podría considerarse parcial. Su principal beneficio se limitaría a una reducción potencial del uso de glucocorticoides, que conllevaría una reducción de la toxicidad asociada a estos fármacos. Por tanto, por ahora no es posible afirmar que avacopán vaya a suponer un cambio disruptivo en su indicación, aunque la reducción de la dosis de glucocorticoides en fase de mantenimiento podría suponer una mejora moderada en el abordaje de la GPA y la PAM.
Valoración

Bibliografía
-
- Agencia Española de Medicamentos y Productos Sanitarios (AEMPS). Ficha técnica de Tavneos® (avacopán). 2024b. Disponible en: https://cima.aemps.es/cima/dochtml/ft/1211605002/FT_1211605002.html.
-
- Agencia Española de Medicamentos y Productos Sanitarios (AEMPS). Informe de Posicionamiento Terapéutico de avacopán (Tavneos®) en combinación con rituximab o ciclofosfamida en el tratamiento de pacientes adultos con granulomatosis con poliangeítis o poliangeítis microscópica graves y activas. IPT-149/V2/14022024. 2024a. Disponible en: https://www.aemps.gob.es/medicamentosUsoHumano/informesPublicos/docs/2023/IPT-149-Tavneos-avacopan-v2.pdf.
-
- Chevet B, Cornec D, Casal Moura M, Cornec-Le Gall E, Fervenza FC, Warrington KJ et al. Diagnosing and treating ANCA-associated vasculitis: an updated review for clinical practice. Rheumatology (Oxford). 2023; 62(5): 1787-803. DOI: 10.1093/rheumatology/keac623.
-
- Chung SA, Langford CA, Maz M, Abril A, Gorelik M, Guyatt G et al. 2021 American College of Rheumatology/Vasculitis Foundation Guideline for the Management of Antineutrophil Cytoplasmic Antibody-Associated Vasculitis. Arthritis Rheumatol. 2021; 73(8): 1366-83. DOI: 10.1002/art.41773.
-
- Csernok E, Gross WL. Current understanding of the pathogenesis of granulomatosis with polyangiitis (Wegener’s). Expert Rev Clin Immunol. 2013; 9(7): 641-8. DOI: 10.1586/1744666X.2013.811052.
-
- de Lind van Wijngaarden RA, van Rijn L, Hagen EC, Watts RA, Gregorini G, Tervaert JW et al. Hypotheses on the etiology of antineutrophil cytoplasmic autoantibody associated vasculitis: the cause is hidden, but the result is known. Clin J Am Soc Nephrol. 2008; 3(1): 237-52. DOI: 10.2215/CJN.03550807.
-
- European Medicines Agency (EMA). Tavneos®. European Public Assessment Report (EPAR). 2023. EMA/708044/2021 Corr. Disponible en: https://www.ema.europa.eu/en/documents/assessment-report/tavneos-epar-public-assessment-report_en.pdf.
-
- Jayne DRW, Bruchfeld AN, Harper L, Schaier M, Venning MC, Hamilton P et al. Randomized Trial of C5a Receptor Inhibitor Avacopan in ANCA-Associated Vasculitis. J Am Soc Nephrol. 2017; 28(9): 2756-67. DOI: 10.1681/ASN.2016111179.
-
- Jayne DRW, Merkel PA, Schall TJ, Bekker P. Avacopan for the Treatment of ANCA-Associated Vasculitis. N Engl J Med. 2021; 384(7): 599-609. DOI: 10.1056/NEJMoa2023386. Errata en: N Engl J Med. 2024; 390(4): 388.
-
- Liu H, Kim HR, Deepak RNVK, Wang L, Chung KY, Fan H et al. Orthosteric and allosteric action of the C5a receptor antagonists. Nat Struct Mol Biol. 2018; 25(6): 472-81. DOI: 10.1038/s41594-018-0067-z.
1 Ciclofosfamida se utilizó como tratamiento de inducción, mientras que azatioprina se utilizó en la fase de mantenimiento.
2 La escala o puntuación BVAS (Birmingham Vasculitis Active Score) es la herramienta más empleada para determinar la actividad de las principales vasculitis, incluidas las asociadas a ANCA. Una puntuación de 0 es indicativa de enfermedad en remisión, mientras que las puntuaciones iguales o superiores a 1 indican enfermedad activa, con una puntuación máxima de 63, obtenida en función de las manifestaciones clínicas presentes.
3 a toxicidad por corticoides se midió según la puntuación en el Glucocorticoid Toxicity Index (GTI), que incluye mediciones del índice de masa corporal, de la presión arterial y parámetros bioquímicos como la tolerancia a la glucosa o la lipidemia. En las semanas 13 y 26 se determinó el cambio respecto a la línea de base, tanto para el empeoramiento (GTI-CWS), con una escala de 0 (menor toxicidad) a 410 (mayor toxicidad), como para la mejora agregada (GTI-AIS), con una escala de -317 (menor toxicidad) a 410 (mayor toxicidad).
4 A partir de los cuestionarios SF-36, con puntuaciones de entre 0 (peor calidad de vida) y 100 (mejor calidad de vida) y la Escala Visual Analógica del cuestionario EQ-5D-5L, con puntuaciones de entre 0 (peor calidad de vida) y 1 (mejor calidad de vida).
5 En la semana 15, los pacientes que habían recibido ciclofosfamida comenzaron a recibir azatioprina.




