Sofosbuvir SOVALDI® (Gilead)
 Nº377
Nº377
HEPATITIS C
En España, la prevalencia de la infección por VHC C se sitúa en torno al 1,2-1,7% de la población general, lo que supone un número de personas infectadas de entre 500.000 y 1.000.000; más del 50% de los pacientes que han necesitado un trasplante de hígado son pacientes con hepatitis C que han evolucionado a una enfermedad hepática terminal.
El sofosbuvir es un agente antiviral activo frente a virus de la hepatitis C (VHC), que actúa inhibiendo específicamente la proteína NS5B, una ARN polimerasa dependiente del ARN viral, lo que impide la replicación del material genético viral. Ha sido autorizado para el tratamiento, en combinación con otros medicamentos, de la hepatitis C crónica en adultos. Presenta unos excelentes resultados clínicos, bien avalados por ensayos clínicos amplios y rigurosos metodológicamente, con un amplio espectro de actividad frente a los diversos genotipos de VHC circulantes, a lo cual hay que añadir su elevada barrera frente a la generación de resistencias por mutaciones de la proteína NS5B.
El virus de la hepatitis C (VHC) se clasifica dentro de la familia Flaviviridae por ser un virus envuelto, de aproximadamente 50 nm de diámetro, con una sola cadena de ARN en sentido positivo (5'-3'), formando parte del género Hepacivirus. Su prevalencia global se estima entre 150 y 180 millones (2-3 % de la población general), con una incidencia anual de 3-4 millones de nuevos casos. En España, la prevalencia de la infección por VHC C se sitúa en torno al 1,2-1,7% de la población general, lo que supone un número de personas infectadas de entre 500.000 y 1.000.000; más del 50% de los pacientes que han necesitado un trasplante de hígado son pacientes con hepatitis C que han evolucionado a una enfermedad hepática terminal.
Existen varios genotipos del VHC. En Europa y EEUU, el más frecuente es el 1 (70% de los casos), seguido por el 2 y 3 (25%). El 2 (varios subtipos) y 4 (b, c, e y m) en África del Norte y Central, y el 6p y 2i en Asia. En concreto, en Europa predomina el genotipo 1b, seguido de 2a, 2b, 2c y 3ª; por su parte, en Norte América predomina el genotipo 1a, seguido de 1b, 2a, 2b y 3a.
Una vez en el interior del hepatocito, el virus de la hepatitis C (VHC) utiliza la maquinaria celular para replicarse. La expresión del ARN viral conduce a la síntesis de una única proteína (poliproteína) de gran tamaño (3.011 aminoácidos), que requiere de la acción de varias proteasas para dar lugar a las formas activas de las proteínas virales, que incluyen a tres proteínas estructurales (E) y a siete no estructurales (NS). Esta poliproteína (C(F)-E1-E2-p7-NS2-NS3-NS4A-NS4B-NS5A-NS5B) genera al menos diez proteínas maduras al ser procesada por la señal peptidasa del retículo endoplásmico, la cual libera las proteínas C, E1, E2 y p7 que forman la cápside o núcleo viral (C), la envoltura de la partícula (E1 y E2) y p7 que se parece intervenir en la liberación del genoma al formar canales iónicos en la envoltura viral; la región de las proteínas no estructurales (NS2-NS5B) que participan en la replicación son procesadas por dos enzimas virales: NS2 y NS3 que generan un corte autocatalítico en las regiones NS2-NS3 y NS3-NS4A respectivamente y permiten la formación del complejo proteasa de serina NS3/4A que procesa el resto de la poliproteína viral, provocando la maduración de las proteínas NS4B, NS5A y NS5B con función de polimerasa de ARN dependiente de ARN (NS5B) y de fosfoproteína (NS5A); por el momento, la función de la proteína NS4B no está plenamente comprendida.
Las proteínas NS toman el ARN viral formando un complejo de replicación – sistema replicón – que es asociado a membranas ciplasmáticas modificadas. Concretamente, la proteínas NS5B es una ARN polimerasa ARN dependiente que es responsable de producir la hebra de ARN complementaria – ARN(-) – que servirá de molde para fabricar las auténticas hebras de ARN viral – ARN(+) –, que a su vez podrán ser de nuevo replicados y traducidas, o bien empaquetados en las proteínas estructurales para formar nuevas partículas virales de VHC, que son liberadas mediante un proceso de exocitosis. La capacidad de replicación del VHC es enorme, calculándose en un billón (1012) el número de nuevos virus que son capaces de ser producidos durante un día en una persona infectada.
La proteína NS3 del VHC es una enzima multifuncional ya que presenta en el primer tercio de su estructura, una actividad de proteasa de serina y en el resto función de ARN helicasa DexH/D que revierte el enrollamiento de cadenas dobles de ARN formadas durante la replicación viral. El extremo NS4A es una proteína anfipática de 54 aminoácidos que se asocia no covalentemente con las cadenas A0 y A1 de NS3 y provoca una reorganización en su estructura, optimizando así la actividad de proteasa de NS3; además NS4A promueve la localización del complejo NS3/4A a la membrana del retículo endoplásmico donde es procesada la poliproteína viral.
Por su parte la proteína NS5A es una proteína intensamente fosforilada que, una vez escindida de la poliproteína viral, localiza a las membranas donde se une a la fracción 3'-terminal del ARN viral recién sintetizado y participa en la replicación del genoma viral, en parte a través de interacciones con la ARN polimerasa dependiente del ARN viral (NS5B). Finalmente, la NSB5 es la ARN polimerasa dependiente del ARN viral que desarrolla un papel esencial en la replicación del ARN viral, utilizando la cadena de este última como molde para nuevas cadenas y catalizando el proceso de polimerización de los ribonucleótido-trifosfato (rNTP) durante este proceso de replicación.
En el año 2011 se produjo un cambio notable en el panorama terapéutico de la hepatitis C, al comercializarse el boceprevir y el telaprevir – la primera generación de inhibidores selectivos y reversibles de la proteasa NS3 – para el tratamiento de pacientes infectados por VHC de tipo 1, tanto no tratados previamente (naïve) como tratados, en combinación de con peginterferón alfa y ribavirina (terapia triple). En estas circunstancias, las tasas de respuesta tanto en pacientes naïve como en pretratados llegaban a doblarse prácticamente, permitiendo acortar la duración del tratamiento en muchos de los pacientes (60%) de 48 a 24 semanas. Sin embargo, boceprevir y telaprevir presentaban perfiles toxicológicos importantes que obligaban a suspender el tratamiento en un porcentaje de pacientes netamente superior a los tratados solo con peginterferín y ribavirina, amén de un amplio abanico de interacciones farmacológicas, lo cual, asociado con la propia complejidad del tratamiento, dejaba un amplio margen para la mejora.
Tras esta primera generación de inhibidores de la proteasa del VHC ha llegado una nueva oleada de agentes con propiedades farmacodinámicas, farmacocinéticas y toxicológicas más satisfactorias, que está en la fase final del proceso de autorización por las agencias reguladoras (EMA, en el caso de la Unión Europea) o han recibido dicha autorización en los últimos meses. Se trata del asunaprevir, inhibidor de la NS3); simeprevir, faldaprevir y vaniprevir, inhibidores duales de NS3 y NS4A; daclatasvir y ledipasvir, de la NS5A; y sofosbuvir y deleobuvir, de la NS5B (Cuéllar, 2014).
ACCIÓN Y MECANISMO
El sofosbuvir es un agente antiviral activo frente a virus de la hepatitis C (VHC), que actúa inhibiendo específicamente la proteína NS5B, una ARN polimerasa dependiente del ARN viral, lo que impide la replicación del material genético viral. Ha sido autorizado para el tratamiento, en combinación con otros medicamentos, de la hepatitis C crónica en adultos.
El sofosbuvir es un profármaco que requiere ser fosforilado hasta formar el trifosfato, la forma biológicamente activa. Como tal compite con el uridilato por la ARN polimesa, provocando la finalización prematura del proceso de replicación de la nueva cadena de ARN viral en formación. El sofosbubir es activo sobre los genotipos 1, 2, 3, 4, 5 y 6 del VHC, con valores de la concentración inhibitoria para el 50% (CI50%) que van desde 0,01 a 2,6 µM.
Las proteínas NS toman el ARN viral formando un complejo de replicación – sistema replicón – que es asociado a membranas ciplasmáticas modificadas. Concretamente, la proteínas NS5B es una ARN polimerasa dependiente del ARN viral que es responsable de producir la hebra de ARN complementaria – ARN(-) – que servirá de molde para fabricar las auténticas hebras de ARN viral – ARN(+) –, que a su vez podrán ser de nuevo replicados y traducidas, o bien empaquetados en las proteínas estructurales para formar nuevas partículas virales de VHC, que son liberadas mediante un proceso de exocitosis. La capacidad de replicación del VHC es enorme, calculándose en un billón (1012) el número de nuevos virus que son capaces de ser producidos durante un día en una persona infectada.
La resistencia del VHC a sofosbuvir está directamente relacionada con mutaciones que conducen a determinadas variaciones en la secuencia peptídica de la ARN polimerasa NSB5, siendo la más comúnmente descrita como causante de una reducida susceptibilidad al fármaco por los VHC la mutación S282T, por sustitución de serina por treonina en la posición 282 de la cadena peptídica. Esta mutación no parece afectar a la susceptibilidad del VHC a otros tipos de antivirales de acción directa.
ASPECTOS MOLECULARES
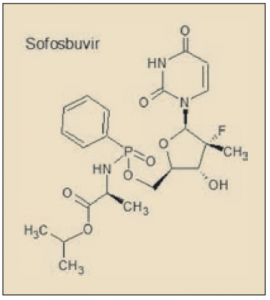
El sofosbuvir es un análogo estructural del uridilato (uridina monofosfato, UMP) y del uracilo (U), una de las cuatro bases nucleicas que constituyen el ARN (aunque en el ADN, el uracilo es reemplazado por la timina). El sofosbuvir incluye también en su molécula al aminoácido L-alanina. Químicamente es el (2S)-2-[[[(2R,3R,4R,5R)-5-(2,4-dioxopirimidin-1-il)-4-fluoro-3-hydroxy-4-metiloxolan-2-il]metoxi-fenoxifosforil]amino]propanoato de propan-2-ilo.
Tras un proceso de fosforilación intracelular, el sofosbuvir es transformado en un derivado trifosfatado, que es la forma biológicamente activa del fármaco, actuando como una falsa base nucleica (un falso uridilato) que es capaz de bloquear a la ARN polimerasa dependiente del ARN viral, provocando la finalización prematura del proceso de replicación y, con ello, deteniendo la reproducción del VHC.
EFICACIA Y SEGURIDAD CLÍNICAS
La eficacia y la seguridad del sofosbuvir en la indicación autorizada han sido contrastadas mediante varios ensayos clínicos principales de fase 3, tanto en pacientes naïve (no tratados previamente) como en aquellos pretratados. En todos los casos, la variable primaria de eficacia utilizada fue la tasa de pacientes con respuesta virológica sostenida, es decir, aquellos con niveles séricos de menos de 25 copias/ml de ARN de VHC, medidos 12 semanas después de haber finalizado el tratamiento completo antiviral (RVS12). La dosis empleada de sofosbuvir fue de 400 mg/24 h por vía oral, la de ribabvirina fue de 500 o 600 mg/12 h (según peso) por vía oral, y de la peginterferón alfa-2a fue de 180 µg/semana, por vía subcutánea.
Eficacia en infección por VHC de genotipos 1, 4, 5 y 6
El estudio NEUTRINO (Lawitz, 2013) es un ensayo clínico abierto y multicéntrico realizado sobre 327 pacientes naïve con hepatitis C, que recibieron un tratamiento de 12 semanas con sofosbuvir (SOF), ribavirina (RBV) y peginterferón alfa-2a (IFN). La mediana de edad era de 54 años, un 64% eran varones, un 79% de raza blanca, con un índice de masa corporal (IMC) medio de 29 y un 17% tenían cirrosis hepática; la mediana de la carga viral era de 6,6 log10 (4.000.000) copias/ml (el 78% tenía más de 6 log10, es decir, 1.000.000 copias/ml). Un 89% presentaban VHC de genotipo 1, 9% genotipo 4, 0,3% genotipo 5 y 1,8% genotipo 6.
La tasa global de respuesta (RVS12) fue del 90,5% (IC95% 86,8 a 93,5), siendo del 92,7% entre los no cirróticos y del 79,6% entre los cirróticos; las tasas de recaídas y de fallo virológico fue del 8,6%. En los pacientes con VHC de genotipo 1 fue del 89,7% (91,6% en 1a y 83,3% en 1b), mientras que considerando conjuntamente a los genotipos 4, 5 y 6 fue del 97,1%.
Eficacia en infección por VHC de genotipos 2 y 3
El estudio FISSION (Lawitz, 2013) es un ensayo clínico abierto, aleatorizado y multicéntrico realizado sobre 499 pacientes naïve, que recibieron un tratamiento de 12 semanas con sofosbuvir (SOF) y ribavirina (RBV) de 12 semanas, o de peginterferón alfa-2a (IFN) más ribavirina (RBV) de 24 semanas. La mediana de edad era de 50 años, un 66% eran varones, un 87% de raza blanca, con un IMC medio de 28 y un 20% tenían cirrosis hepática; la mediana de la carga viral era de 6,3 log10 (2.000.000) copias/ml (el 70% tenía más de 6 log10). Un 51% presentaban VHC de genotipo 2 y el 49% de genotipo 3.
La tasa global de respuesta (RVS12) fue del 67% (IC95% 60,7 a 72,5) con SOF/RBV12 vs. del 67% (IC95% 60,4 a 72,6) con IFN/RBV24, con una diferencia ajustada de 0,3 puntos porcentuales (IC95% -7,5 a 8,0), siendo del 97% vs. 81% (genotipo 2) y del 61% vs. 71% (genotipo 3) entre los no cirróticos y del 83% vs. 62% (genotipo 2) y del 34% vs. 30% (genotipo 3) entre los cirróticos; la tasa de recaídas fue del 30,1% (SOF/RBV) vs. 21,2% (IFN/RBV) y la de fallo virológico del 29,6% (SOF/RBV) vs. 26,3% (IFN/RBV).
El estudio POSITRON (Jacobson, 2013) es un ensayo clínico multicéntrico, aleatorizado, doblemente ciego y controlado con placebo, realizado sobre 278 pacientes intolerantes, que no eran candidatos o que habían rechazado ser tratados con interferón y que recibieron un tratamiento de 12 semanas con sofosbuvir (SOF) y ribavirina (RBV), o con placebo. La mediana de edad era de 54 años, un 54% eran varones, un 91% de raza blanca, con un IMC medio de 28; el 70% tenía una carga viral igual o mayor de 6 log10. Un 51% presentaban VHC de genotipo 2 y el 49% de genotipo 3.
La tasa global de respuesta (RVS12) fue del 78% (IC95% 71,5 a 83,2) vs. 0% (IC95% 0 a 5,1) con placebo, siendo del 92% vs. 0% (genotipo 2) y del 98% vs. 0% (genotipo 3) entre los no cirróticos y del 94% vs. 0% (genotipo 2) y del 21% vs. 0% (genotipo 3) entre los cirróticos; la tasa global de recaídas fue del 20,5% (SOF/RBV) vs. 0% (placebo) y la de fallo virológico del 20,3% (SOF/RBV) vs. 97,2% (placebo).
El estudio FUSION (Jacobson, 2013) es un ensayo clínico aleatorizado y doblemente ciego, realizado sobre 201 pacientes previamente tratados con interferón (con recaída o sin respuesta) y que recibieron un tratamiento de 12 o de 16 semanas con sofosbuvir (SOF) y ribavirina (RBV). La mediana de edad era de 56 años, un 70% eran varones, un 87% de raza blanca, con un IMC medio de 29; el 73% tenía una carga viral igual o mayor de 6 log10. Un 37% presentaban VHC de genotipo 2 y el 63% de genotipo 3; el 34% presentaba cirrosis.
La tasa global de respuesta (RVS12) fue del 49,5% (IC95% 39,5 a 59,5) con 12 semanas vs. 74,4% (IC95% 61,4 a 80,1) con 16 semanas de tratamiento, siendo del 87% vs. 62% (genotipo 2) y del 60% vs. 78% (genotipo 3) entre los no cirróticos y del 37% vs. 63% (genotipo 2) y del 19% vs. 71% (genotipo 3) entre los cirróticos; las tasas globales de recaídas y de fallo virológico fueron del 46,6% (12 sem.) vs. 28,5% (16 sem.).
En el estudio VALENCE (Zeuzem, 2014), un ensayo clínico aleatorizado, doblemente ciego y controlado, se comparó el tratamiento de de sofosbuvir más ribavirina vs. placebo durante 12 semanas, en un conjunto de 419 pacientes tanto naïve como tratados anteriormente; sin embargo, a mitad del estudio se modificaron las condiciones y todos los pacientes con VHC de genotipo 3 fueron tratados durante 24 semanas con sofosbuvir y ribavirina, finalizándose el grupo placebo. La mediana de edad era de 51 años, un 60% eran varones, con un IMC medio de 25; la mediana de la carga viral era de 6,4 log10 (2.500.000) copias/ml. Un 22% presentaban VHC de genotipo 2 y el 78% de genotipo 3; y el 21% presentaba cirrosis.
Las tasas globales de respuesta (RVS12) fueron del 93% (genotipo 2, 12 semanas) y del 98% (genotipo 3, 24 semanas). En los pacientes sin tratamiento previo (naïve) fue del 97% (genotipo 2, 12 semanas) y del 93% (genotipo 3, 24 semanas) entre los no cirróticos y del 100% (genotipo 2, 12 semanas) y del 92% (genotipo 3, 24 semanas) entre los cirróticos. Por su parte, en los pacientes con tratamiento previo fue del 91% (genotipo 2, 12 semanas) y del 85% (genotipo 3, 24 semanas) entre los no cirróticos y del 88% (genotipo 2, 12 semanas) y del 60% (genotipo 3, 24 semanas) entre los cirróticos.
Por último, el estudio PHOTON-1 (Sulkowski, 2014) es un ensayo clínico abierto y multicéntrico, realizado sobre 223 pacientes, de los que 182 eran naïve (114 de genotipo 1 y 68 de genotipo 2 o 3) y los restantes 41 habían sido tratados anteriormente con interferón y ribavirina (todos eran de genotipo 2 o 3). Los pacientes naïve recibieron 12 semanas de tratamiento con sofosbuvir y ribavirina, y previamente tratados 24 semanas.
La tasa global de respuesta (RVS12) fue del 78% (genotipo 1) y 75% (genotipos 2 o 3) entre los pacientes naïve y del 93% entre los tratados anteriormente (genotipos 2 o 3). Considerando específicamente el genotipo, entre los pacientes con VHC de genotipo 2, la tasa de eficacia fue del 88% en pacientes naïve (88% sin cirrosis y 100% con cirrosis) y del 93% en aquellos con tratamiento previo (92% sin cirrosis y 100% con cirrosis). Por su parte, entre los pacientes con VHC de genotipo 3, la tasa de eficacia fue del 67% en pacientes naïve (67% con o sin cirrosis) y del 92% en aquellos con tratamiento previo (100% sin cirrosis y 80% con cirrosis).
Seguridad
La incidencia de eventos adversos de gravedad de grado 2 o superior en los ensayos clínicos pivotales fue del 30% con placebo (PLA), 42% sofosbuvir y ribavirina en 12 semanas (SOF+RBV/12), 42% sofosbuvir y ribavirina en 16 semanas (SOF+RBV/16), 69% con peginterferón alfa-2a y ribavirina en 24 semanas (IFN+RBV/24) y 59% con sofosbuvir, peginterferón alfa-2a y ribavirina en 12 semanas (SO+IFN+RBV/12).
- Eventos adversos graves: 2,8% (P); 3,9% (SOF+RBV/12); 3,1% (SOF+RBV/16); 1,2% (IFN+RBV/24) y 1,2% (SOF+IFN+RBV/12).
- Suspensión del tratamiento por adversos: 4,2% (P); 1,4% (SOF+RBV/12); 0% (SOF+RBV/16); 10,7% (IFN+RBV/24) y 1,5% (SOF+IFN+RBV/12).
-
Eventos adversos más comunes:
- Fatiga: 24% (P); 41% (SOF+RBV/12); 47% (SOF+RBV/16); 55% (IFN+RBV/24) y 59% (SOF+IFN+RBV/12).
- Cefalea: 20% (P); 23% (SOF+RBV/12); 33% (SOF+RBV/16); 44% (IFN+RBV/24) y 36% (SOF+IFN+RBV/12).
- Náusea: 18% (P); 20% (SOF+RBV/12); 20% (SOF+RBV/16); 29% (IFN+RBV/24) y 34% (SOF+IFN+RBV/12).
- Insomnio: 4,2% (P); 16% (SOF+RBV/12); 29% (SOF+RBV/16); 29% (IFN+RBV/24) y 25% (SOF+IFN+RBV/12).
- Irritabilidad: 1,4% (P); 10% (SOF+RBV/12); 11% (SOF+RBV/16); 17% (IFN+RBV/24) y 13% (SOF+IFN+RBV/12).
- Anemia: 0% (P); 10% (SOF+RBV/12); 4% (SOF+RBV/16); 12% (IFN+RBV/24) y 21% (SOF+IFN+RBV/12).
ASPECTOS INNOVADORES
El sofosbuvir es un agente antiviral activo frente a virus de la hepatitis C (VHC), que actúa inhibiendo específicamente la proteína NS5B, una ARN polimerasa dependiente del ARN viral, lo que impide la replicación del material genético viral. Ha sido autorizado para el tratamiento, en combinación con otros medicamentos, de la hepatitis C crónica en adultos.
Las tasas globales de respuesta virológica sostenida en pacientes con VHC de genotipo 1 son, en combinación con peginterferón alfa-2a y ribavirina son muy elevadas (90% y 80% en pacientes sin y con cirrosis, respectivamente). Por otro lado, la utilización de pautas de 24 semanas de duración y sin interferón obtiene tasas del 50-70%, superiores a las obtenidas con pautas de interferón y ribavirina de 48 semanas. Por otro lado, se obtienen tasas cercanas al 80% en pacientes coinfectados con VIH utilizando pautas de 12 o 24 semanas de sofosbuvir y ribavirina (con o sin tratamiento previo para el VIH).
En infecciones por VHC de genotipo 2, las tasas de respuesta están en torno al 95% en pacientes naïve y del 93% en aquellos inelegibles o intolerantes al interferón, con pautas de sofosbuvir y ribavirina de 12 semanas. Por su parte, en los casos ligados al genotipo 3 se requieren tratamientos de sofosbuvir y ribavirina de 24 semanas de duración, ya que las de 12 semanas producen resultados notablemente inferiores. Por último, los datos correspondientes a los genotipos 4, 5 y 6 – que son raros en la Unión Europea – son escasos, aunque no parecen diferir sustancialmente de los obtenidos para el genotipo 1.
Algunos datos (Lawitz, 2014) sugieren resultados muy convincentes asociando simeprevir y sofosbuvir, tanto en pacientes pretratados no respondedores al peginterferón alfa como en naïve y con independencia del nivel de fibrosis hepática. Precisamente, la eficacia de esta combinación, en ausencia de interferón, es muy apreciable al añadir el ahorro de la toxicidad del interferón y mejorar así la tolerabilidad del tratamiento (Gaetano, 2014).
Igualmente, se han obtenido excelentes resultados en pacientes con VHC de genotipo 1, con la combinación de ledipasvir y sofosbuvir, solos o en combinación con ribavirina, tanto en pacientes naïve con tasas de respuesta virológica sostenida por encima del 95% con tratamientos de 12 y 24 semanas (ION-1; Afdhal, 2014a), como en pacientes previamente tratados (ION-2; Afdhal, 2014b), e incluso en tratamientos abreviados de 8 semanas de duración (ION-3; Kowdley, 2014).
Asimismo, también hay datos consistentes que apuntan la utilidad del sofosbuvir en pacientes sometidos a trasplante hepático, algo especialmente relevante; a lo que hay que agregar la utilidad del fármaco en el retratamiento de pacientes no curados anteriormente.
El sofosbuvir tiene presenta una buena tolerabilidad en combinación con ribavirina, con o sin interferón, sin que se hayan observado efectos adversos específicos del fármaco, mostrando mejor tolerabilidad que el interferón.
Es importante tener en cuenta la reducción de la duración del tratamiento que supone la incorporación del sofosbuvir a los regímenes, con 12 semanas de pacientes naïve, frente a las 24-48 semanas con interferón, con la ventaja adicional de requerir una única dosis oral diaria (Kholi, 2014) y la práctica ausencia de interacciones farmacológicas clínicamente relevantes (Degasperi, 2014).
Sin duda, el sofosbuvir presenta unos excelentes resultados clínicos, bien avalados por ensayos clínicos amplios y rigurosos metodológicamente, con un amplio espectro de actividad frente a los diversos genotipos de VHC circulantes, a lo cual hay que añadir su elevada barrera frente a la generación de resistencias por mutaciones de la proteína NS5B.
Tras la primera oleada de antivirales específicos frente al VHC, con boceprevir y telaprevir, que ciertamente modificaron el pronóstico y las expectativas terapéuticas en este campo, el sofosbuvir forma parte de una segunda oleada, junto con simeprevir, daclastavir, ledipasvir y algunos otros, que aportan elevadas tasas de curación en todos los subtipos de pacientes, a través de regímenes más sencillos y mejor tolerados (Jiménez Galán, 2014), con la particularidad de que van eliminando la otrora imprescindible presencia del interferón alfa en el tratamiento.
Estos nuevos fármacos, autorizados hace apenas unos meses, han tenido tal impacto que han dejado obsoleta rápidamente a la guía de práctica clínica de la Asociación Europea para el Estudio del Hígado (European Association for the Study of the Liber, EASL) publicada en diciembre de 2013, obligando a una nueva edición (EASL, 2014) en la que incluye las nuevas recomendaciones.
En concreto, en el caso del tratamiento de la hepatitis C de genotipo 1, la guía establece como opciones preferentes de tratamiento las combinaciones de sofosbuvir o de simeprevir con peginterferon + ribavirina. Como alternativas recomienda daclatasvir junto con peginterferon + ribavirina, sofosbuvir + simeprevir durante 12 semanas o sofosbuvir + daclatasvir durante 12 o 24 semanas.
Para el genotipo 2 se recomienda una combinación de ribavirina y sofosbuvir durante 12 semanas (16-20 en casos de pacientes cirróticos). Para el genotipo 3, la combinación es de sofosbuvir con peginterferon alfa-2a y ribavirina durante 12 semanas, y como alternativas ribavirina y sofosbuvir durante 12 semanas (no aconsejable en pacientes cirróticos) o sofosbuvir y daclastavir durante 12 (naïve) o 24 semanas (pretratados). Para los cuadros asociados al genotipo 4, se aconseja el simeprevir durante 12 semanas asociados a peginterferón y ribavirina durante 24 o 48 semanas (naïve o pretratados), citándose como alternativas peginterferón más ribavirina y daclastavir durante 24 semanas o sofobuvir y ribavirina durante 24 semanas. Finalmente, para las infecciones por el genotipo 5 o 6 se recomienda peginterferón más ribavirina y sofosbuvir durante 12 semanas o, como alternativa, ribavirina y sofosbuvir durante 24 semanas.
Es importante no olvidar que la prevalencia de la hepatitis C en España se sitúa en entorno al 1-2% de la población, lo que supone que el número de personas infectadas está entre 500.000 y 1.000.000. Habida cuenta de que un 60-80% desarrollan la infección crónica y que un 20% de estos evoluciona a cirrosis hepática al cabo de 20-25 años, de los cuales un 80% acabará por padecer un cáncer de hígado, es evidente el interés sanitario y económico de un tratamiento curativo eficaz.
|
VALORACIÓN |
|
|---|---|
|
Sofosbuvir ► SOVALDI® (Gilead) |
|
|
Grupo Terapéutico (ATC): J05AE. ANTIINFECCIOSOS SISTÉMICOS. Antivirales de acción directa: inhibidores de la proteasa. |
|
|
Indicaciones autorizadas: Tratamiento, en combinación con otros medicamentos, de la hepatitis C crónica en adultos. |
|
|
Valoración global: INNOVACIÓN IMPORTANTE. Aportación sustancial a la terapéutica estándar. |
♣ ♣ ♣ |
|
Novedad clínica: Mejora la eficacia clínica del tratamiento farmacológico estándar |
⇑ |
|
Novedad molecular: Incorpora variaciones significativas en el mecanismo de acción: |
⇑ |
|
Novedad toxicológica: Mejora el perfil toxicológico con relación a la terapia farmacológica estándar. |
⇑ |
|
Novedad físico-química: Mejora las características farmacocinéticas, con incidencia en las condiciones de uso. |
⇑ |
|
FÁRMACOS RELACIONADOS REGISTRADOS ANTERIORMENTE EN ESPAÑA* |
|||
|---|---|---|---|
|
Fármaco |
Medicamento® |
Laboratorio |
Año |
|
Boceprevir |
Victrelis |
Merck Sharp Dohme |
2011 |
|
Telaprevir |
Incivo |
Janssen Cilag |
2011 |
|
Simeprevir |
Olysio |
Janssen Cilag |
2014 |
|
Sofosbuvir |
Solvaldi |
Gilead |
2014 |
* Se indican únicamente los primeros registros autorizados con ese principio activo.
Bibliografía
Bibliografía
- Afdhal N, Zeuzem S, Kwo P, Chojkier M, Gitlin N, Puoti M, Romero-Gomez M, Zarski JP, Agarwal K, Buggisch P, Foster GR, Bräu N, Buti M, Jacobson IM, Subramanian GM, Ding X, Mo H, Yang JC, Pang PS, Symonds WT, McHutchison JG, Muir AJ, Mangia A, Marcellin P; ION-1 Investigators. Ledipasvir and sofosbuvir for untreated HCV genotype 1 infection. N Engl J Med. 2014; 370(20): 1889-98. doi: 10.1056/NEJMoa1402454.
- Afdhal N, Reddy KR, Nelson DR, Lawitz E, Gordon SC, Schiff E, Nahass R, Ghalib R, Gitlin N, Herring R, Lalezari J, Younes ZH, Pockros PJ, Di Bisceglie AM, Arora S, Subramanian GM, Zhu Y, Dvory-Sobol H, Yang JC, Pang PS, Symonds WT, McHutchison JG, Muir AJ, Sulkowski M, Kwo P; ION-2 Investigators. Ledipasvir and sofosbuvir for previously treated HCV genotype 1 infection. N Engl J Med. 2014; 370(16): 1483-93. doi: 10.1056/NEJMoa1316366.
- Consejo General de Colegios Oficiales de Farmacéuticos. Bot PLUS WEB. https://botplusweb.portalfarma.com/
- Cuéllar Rodríguez S. Simeprevir (Olysio) en hepatitis C. Panorama Actual Med. 2014; 38 (376): 720-30.
- Degasperi E, Aghemo A. Sofosbuvir for the treatment of chronic hepatitis C: between current evidence and future perspectives. Hepat Med. 2014; 6: 25-33. doi: 10.2147/HMER.S44375.
- European Association for the Study of the Liber (EASL). Recommendations on Treatment of Hepatitis C 2014. http://www.easl.eu/_newsroom/latest-news/easl-recommendations-on-treatment-of-hepatitis-c-2014
- European Medicines Agency (EMA). Sovaldi®. European Public Assessment Report (EPAR). EMA/688155/2012; EMEA/H/C/002798. http://www.ema.europa.eu/docs/en_GB/document_library/EPAR_-_Public_assessment_report/human/002798/WC500160600.pdf
- Gaetano JN. Benefit-risk assessment of new and emerging treatments for hepatitis C: focus on simeprevir and sofosbuvir. Drug Healthc Patient Saf. 2014; 6:37-45. doi: 10.2147/DHPS.S43304.
- Jacobson IM, Gordon SC, Kowdley KV, Yoshida EM, Rodriguez-Torres M, Sulkowski MS, Shiffman ML, Lawitz E, Everson G, Bennett M, Schiff E, Al-Assi MT, Subramanian GM, An D, Lin M, McNally J, Brainard D, Symonds WT, McHutchison JG, Patel K, Feld J, Pianko S, Nelson DR; POSITRON Study; FUSION Study. Sofosbuvir for hepatitis C genotype 2 or 3 in patients without treatment options. N Engl J Med. 2013; 368(20): 1867-77. doi: 10.1056/NEJMoa1214854.
- Jiménez Galán R, Albacete Ramírez A, Monje Agudo P, Borrego Izquierdo Y, Morillo Verdugo R. Nuevos fármacos en el abordaje terapéutico de la hepatitis C. Farm Hosp. 2014; 38(3): 231-247. DOI: 10.7399/FH.2014.38.3.7314
- Kohli A, Shaffer A, Sherman A, Kottilil S. Treatment of hepatitis C: a systematic review. JAMA. 2014; 312(6): 631-40. doi: 10.1001/jama.2014.7085.
- Kowdley KV, Gordon SC, Reddy KR, Rossaro L, Bernstein DE, Lawitz E, Shiffman ML, Schiff E, Ghalib R, Ryan M, Rustgi V, Chojkier M, Herring R, Di Bisceglie AM, Pockros PJ, Subramanian GM, An D, Svarovskaia E, Hyland RH, Pang PS, Symonds WT, McHutchison JG, Muir AJ, Pound D, Fried MW; ION-3 Investigators. Ledipasvir and sofosbuvir for 8 or 12 weeks for chronic HCV without cirrhosis. N Engl J Med. 2014; 370(20): 1879-88. doi: 10.1056/NEJMoa1402355.
- Lawitz E, Mangia A, Wyles D, Rodriguez-Torres M, Hassanein T, Gordon SC, Schultz M, Davis MN, Kayali Z, Reddy KR, Jacobson IM, Kowdley KV, Nyberg L, Subramanian GM, Hyland RH, Arterburn S, Jiang D, McNally J, Brainard D, Symonds WT, McHutchison JG, Sheikh AM, Younossi Z, Gane EJ. Sofosbuvir for previously untreated chronic hepatitis C infection. N Engl J Med. 2013; 368(20): 1878-87. doi: 10.1056/NEJMoa1214853.
- Lawitz E, Sulkowski MS, Ghalib R, Rodriguez-Torres M, Younossi ZM, Corregidor A, DeJesus E, Pearlman B, Rabinovitz M, Gitlin N, Lim JK, Pockros PJ, Scott JD, Fevery B, Lambrecht T, Ouwerkerk-Mahadevan S, Callewaert K, Symonds WT, Picchio G, Lindsay KL, Beumont M, Jacobson IM. Simeprevir plus sofosbuvir, with or without ribavirin, to treat chronic infection with hepatitis C virus genotype 1 in non-responders to pegylated interferon and ribavirin and treatment-naive patients: the COSMOS randomised study. Lancet. 2014 Jul 26. pii: S0140-6736(14)61036-9. doi: 10.1016/S0140-6736(14)61036-9. [Epub ahead of print]
- Sulkowski MS, Naggie S, Lalezari J, Fessel WJ, Mounzer K, Shuhart M, Luetkemeyer AF, Asmuth D, Gaggar A, Ni L, Svarovskaia E, Brainard DM, Symonds WT, Subramanian GM, McHutchison JG, Rodriguez-Torres M, Dieterich D; PHOTON-1 Investigators. Sofosbuvir and ribavirin for hepatitis C in patients with HIV coinfection. JAMA. 2014; 312(4):353-61. doi: 10.1001/jama.2014.7734.
- Zeuzem S, Dusheiko GM, Salupere R, Mangia A, Flisiak R, Hyland RH, Illeperuma A, Svarovskaia E, Brainard DM, Symonds WT, Subramanian GM, McHutchison JG, Weiland O, Reesink HW, Ferenci P, Hézode C, Esteban R; VALENCE Investigators. Sofosbuvir and ribavirin in HCV genotypes 2 and 3. N Engl J Med. 2014; 370(21): 1993-2001. doi: 10.1056/NEJMoa1316145.
Artículos relacionados
-
7 Oct 2024Medicamentos con nuevos principios activos o biosimilares Medicamentos con nuevos principios activos o biosimilares
-
6 Ago 2024Medicamentos con nuevos principios activos o biosimilares Medicamentos con nuevos principios activos o biosimilares
-
5 Jul 2024Medicamentos con nuevos principios activos o biosimilares Medicamentos con nuevos principios activos o biosimilares




