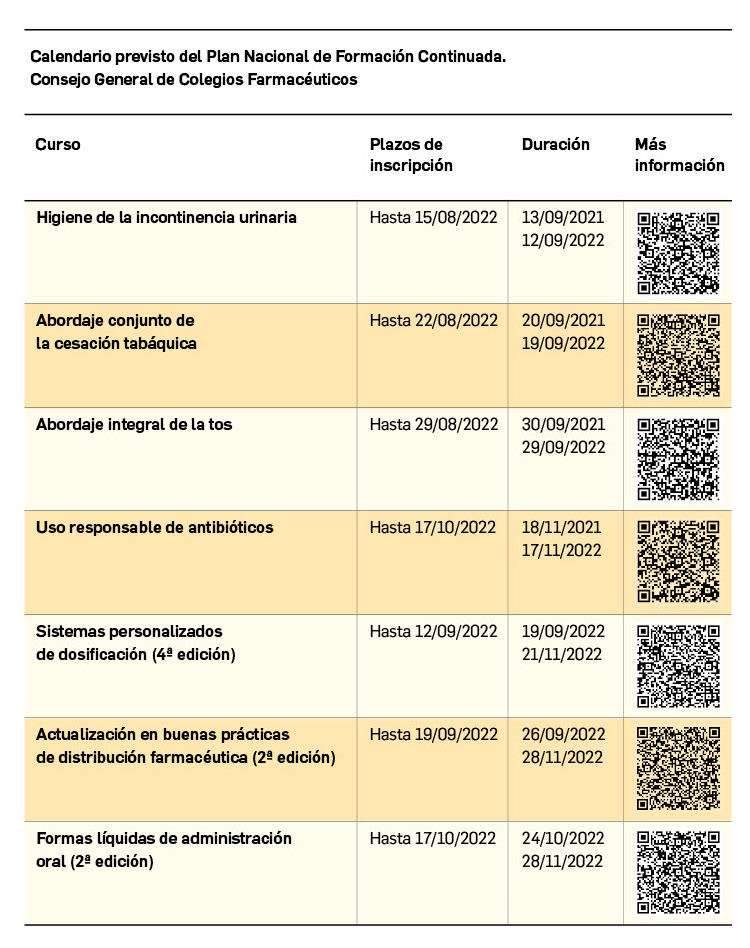
Abordaje de la cesación tabáquica
 Nº455
Nº455
La Organización Mundial de la Salud define el tabaquismo como una enfermedad adictiva crónica que evoluciona con recaídas, siendo la sustancia responsable de ello la nicotina, y denomina fumador a alguien que ha consumido al menos un cigarrillo diario durante el último mes.
El consumo de tabaco es la primera causa de enfermedad, invalidez y muerte evitable en España. Se calcula que un fumador pierde 10 años de vida de media y otros tantos años de vida saludable. Dichas pérdidas suponen un coste económico a lo largo del ciclo vital de un fumador típico superior a 100.000 euros. A través de la reducción de la morbimortalidad en las personas fumadoras se podría conseguir reducir el gasto en asistencia sanitaria, medicamentos y subsidios por enfermedad o discapacidad.
Abordaje del tabaquismo
La intervención breve es un conjunto de estrategias de intervención oportunista dirigidas a pacientes fumadores que se sustentan en la evidencia científica y que vienen llevándose a cabo desde Atención Primaria, pudiendo asumirse igualmente desde la Farmacia Comunitaria. Consta de cinco etapas (5Aes):
- A1 - Averiguar y registrar la situación respecto al tabaco de aquellos pacientes que solicitan la prestación de Servicios Profesionales Farmacéuticos Asistenciales (SPFA) protocolizados que lo requieran. En cuanto a la captación del paciente fumador, hay tres puertas de entrada: captación oportunista (cuando el paciente acude a la consulta del centro de salud o a la Farmacia Comunitaria y, después de resolver el motivo de consulta, se le pregunta por su situación ante el consumo de tabaco), captación a partir de intervenciones comunitarias y programas de prevención u otros servicios, y paciente que directamente solicita ayuda para dejar de fumar.
- A2 - Aconsejar el abandono: aconsejarle el cese a través de un breve consejo, repitiéndolo en cada contacto entre un profesional sanitario y un fumador, dado que esta intervención aumenta las tasas de abandono. El mensaje debe de ser breve, claro, convincente y firme, y personalizado.
- A3 - Apreciar la disposición para dejar de fumar, motivando a los que no están dispuestos a hacerlo. Ante un paciente que manifiesta que no desea realizar un intento para dejar el tabaco en este momento, la intervención que se debe realizar es la denominada entrevista motivacional, donde se debe expresar empatía, favorecer la discrepancia entre las consecuencias de seguir fumando y las razones para dejar de hacerlo, siendo el fumador el que debe presentar sus propias razones para el abandono del tabaco, evitar la confrontación, darle un giro a la resistencia mediante la sugerencia de nuevos puntos de vista sobre la conducta de fumar sin imposiciones y fomentar la autoeficacia, recordando al paciente otros momentos en los que consiguió cosas de las que no se creía capaz y que otros fumadores son capaces de dejarlo cada día.
- A4 - Ayudar a dejar de fumar a los que desean intentarlo. Se recomienda que todo fumador dispuesto a dejar de fumar reciba al menos una intervención breve por parte de cualquier profesional sanitario, con el objetivo de ayudarle. Previamente, debe efectuarse la recogida de datos en la historia clínica o la ficha de paciente, en caso de que se lleve a cabo el SPFA de Cesación Tabáquica en Farmacia Comunitaria. Es fundamental valorar los motivos que han llevado al paciente a realizar este intento, el consumo actual de tabaco, así como los intentos previos, si los ha habido.
- A5 - Acordar un seguimiento. Se recomienda elaborar un plan de seguimiento programado en todos los pacientes que realicen un intento de abandono con el fin de evitar la recaída, manejar los problemas secundarios al cese del consumo del tabaco y reforzar la importancia de mantener la abstinencia a largo plazo. En las visitas de seguimiento en la Farmacia Comunitaria, el farmacéutico podrá identificar problemas relacionados con el uso de los medicamentos, como es la falta de adherencia al tratamiento farmacológico, pudiendo evitar un resultado negativo de la medicación (RNM) no esperado, lo que supondría una mayor probabilidad de fracaso en el proceso de cese de consumo.
Tratamiento
El tratamiento más efectivo para dejar de fumar es la combinación de apoyo de perfil cognitivo-conductual y fármacos. La base es el tratamiento cognitivo-conductual, que debe incluir apoyo social y entrenamiento en habilidades para resolver las dificultades que aparecen con el abandono del tabaco, y que ha demostrado más efectividad cuanto más intensamente se realice. En cuanto a la terapia farmacológica, los tres tratamientos de primera línea –bupropión, vareniclina y terapia sustitutiva con nicotina (TSN)– multiplican como mínimo por 2 las posibilidades de éxito.
- Terapia sustitutiva con nicotina: consiste en la administración de nicotina por una vía diferente a la del consumo de cigarrillos y en cantidad suficiente como para disminuir los síntomas del síndrome de abstinencia. La TSN está contraindicada en pacientes con enfermedad cardiovascular aguda o inestable (infarto de miocardio agudo o accidente cerebrovascular reciente, arritmias graves o insuficiencia cardiaca avanzada). Las formas de administración utilizadas para la TSN disponibles en España son: parche transdérmico, chicle, espray bucal y comprimido para chupar.
La TSN puede emplearse siguiendo distintas estrategias, como son:
- Reducción progresiva del consumo de tabaco simultaneada con TSN, que puede ser útil en pacientes no suficientemente motivados para la supresión drástica, con efectos adversos similares a los observados con TSN sola y sin manifestaciones de intoxicación.
- Terapia combinada, en la que la aplicación de parches de nicotina se simultanea con formulaciones de acción rápida que reducirían el craving (fuerte deseo de consumir la sustancia).
- Estrategia de pre-load o precarga, habitual en la práctica clínica, que consiste en administrar el parche de nicotina compaginando su uso con el consumo de tabaco durante unos días antes de dejar de fumar y no el día fijado para la abstinencia, modificación que mejora los resultados a los 6 meses.
Los medicamentos formulados como parches transdérmicos y de uso por vía oral deben ser utilizados siguiendo las mismas recomendaciones de dosis que cuando se utilizan de modo separado y solo debe utilizarse un tipo de medicamento oral por día.
- Bupropión: es un antidepresivo monocíclico que actúa a nivel del sistema nervioso central mediante la inhibición débil de la recaptación de dopamina y noradrenalina, y que ha demostrado aumentar la tasa de éxito en los intentos de abandono del tabaco. Su metabolismo es hepático y su eliminación renal.
- Vareniclina: actúa selectivamente sobre los receptores nicotínicos α4-β2, a los que se une con una elevada afinidad, pero comportándose como un agonista parcial, presentando así un mecanismo de acción dual. Por un lado, en presencia de nicotina, gracias a su mayor afinidad, impide el acceso de esta al receptor, ejerciendo una acción antagonista y bloqueando con ello la estimulación de los circuitos de recompensa, origen de la reacción placentera que el sujeto experimenta al fumar. Por otro lado, su débil acción agonista contribuye a aliviar los síntomas de abstinencia nicotínica. Su metabolismo hepático es mínimo y se elimina por vía renal prácticamente inalterada.
Entre estas alternativas farmacológicas, la TSN no necesita prescripción, mientras que bupropión y vareniclina sí la precisan. Algún grupo de sujetos puede beneficiarse de la combinación de TSN y bupropión, o TSN y vareniclina, pero el nivel de evidencia con esta última es débil y se necesitan estudios más concluyentes para recomendarla en la práctica clínica habitual.
Estos fármacos están indicados en todos los casos, excepto en situaciones especiales como son menores de 18 años, mujeres embarazadas o en periodo de lactancia, que deberán considerarse bajo supervisión médica.